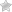Содержание
Лечение косточки на ноге у большого пальца нужно начинать сразу после подтверждения диагноза для предупреждения осложнений. При первых признаках болезни стоит обратиться к ортопеду, поскольку косточка на большом пальце ноги не просто его уродует, но и ухудшает общее состояние из-за боли и хронического воспаления. Выбор удобной, но при этом красивой обуви сильно затрудняется. Поэтому необходимость выявления причин и своевременного лечения шишки на большом пальце ноги определяет дальнейшее качество жизни.
Почему возникает косточка на пальце?
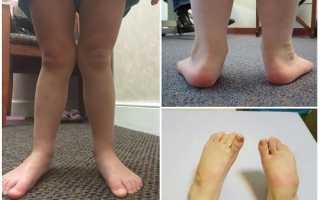
Шишка, или косточка на большом пальце ноги, — название патологии, которое используется в обиходе. На самом деле заболевание представляет собой вальгусную деформацию стопы: отклонение первой плюсневой кости во внутреннюю сторону с одновременным поворотом большого пальца кнаружи. Создается впечатление, что на стопе у основания первого пальца возникла шишка или образовалась дополнительная кость.
В действительности изменяется угол между первой и второй плюсневыми костями, смещаются элементы стопы. Головка выпирающего сустава – это и есть шишка, выступающая сбоку на стопе.
К факторам риска относятся:
- наследственная предрасположенность;
- генетическая патология скелетной системы;
- особенности строения стопы (первая плюсневая кость длиннее нормы);
- нарушение обмена веществ (избыточная масса тела, усиливающая нагрузку на суставы, отложение уратов, нарушение углеводного обмена);
- артриты и артрозы;
- травмы (удар, ушиб голеностопного сустава, фаланги большого пальца);
- пожилой возраст (уменьшается количество кальция, резко снижается продукция синовиальной жидкости) приводит к изменениям костей и хряща, развитию поперечного плоскостопия: 3% – в возрасте 15-30 лет, 9% – в 31-60 лет и 16% – у тех, кто старше 60 лет.
Согласно статистическим данным, женщина подвержена развитию деформациии большого пальца в 20 раз чаще, по сравнению с мужчиной. Это связано с врожденной слабостью и высокой эластичностью мышц и связок, спецификой обуви. Высокий каблук, узкий и тесный носок создают большую нагрузку на стопу. При длительном пребывании на ногах повышается вероятность развития бурсита большого пальца: стопа «расплющивается» и деформируется.
Спровоцировать развитие Hallux valgus может наличие другой патологии — ассоциированные заболевания:
- гормональная перестройка организма (беременность, климакс, подростковый период);
- тяжелые заболевания (туберкулез, сепсис, подагра, сахарный диабет, псориаз);
- высокая суставная подвижность при синдроме Марфана, болезни Дауна;
- рассеянный склероз;
- церебральный паралич.
Стадии развития заболевания
Термин Hallux valgus впервые употребил в 1871 году Carl Heuter, который обозначил им отклонение первого пальца стопы кнаружи от центральной оси тела. Это название описывает изменения, происходящие с большим пальцем ноги. Hallus – латинское название большого пальца ноги, а valgus – анатомический термин, означающий отклонение в сторону от средней линии тела.
Со временем развивается бурсит большого пальца. Появляется участок раздраженной, отечной ткани, которая из-за постоянного давления приводит к утолщению костной ткани. Это увеличивает отечность и трение об обувь.
Существует четыре этапа развития вальгусной деформации большого пальца:
- I степень — 15°, представляет собой эстетический недостаток, физический дискомфорт отсутствует;
- II степень — 20°, появляется тяжесть и боль в ногах при долгой ходьбе, особенно в неудобной обуви;
- III степень — 30°, при этом наблюдается незначительная деформация других фаланг и ограничение движения большого пальца, постоянная боль в суставах;
- IV степень — больше 30°, имеется значительная деформация практически всех фаланг пальцев и всей стопы, боль присутствует в состоянии покоя.
III и IV степени опасны для здоровья, поскольку развиваются:
- молоткообразная деформация – II и III пальцы не принимают участия в ходьбе;
- вросшие ногти;
- мозоли и натоптыши, которые могут воспаляться и нагнаиваться;
- отек стопы;
- остеомиелит.
Поэтому важна ранняя диагностика. Она поможет избежать тяжелых последствий, связанных с осложнением воспаления.
Вальгусная деформация у детей
Плосковальгусная деформация стопы у ребенка – частая патология, составляет 40-80% всех нарушений правильного развития ног. Чаще всего страдает:
- ребенок дошкольного возраста;
- подросток.
Изменения приводят к тому, что уменьшается подъем, развивается Х-образное искривление. Появляются жалобы на боли в ногах при ходьбе из-за быстрой утомляемости мышц, походка становится неустойчивой. При осмотре выявляется:
- расстояние между щиколотками при плотно сжатых коленях – более 5 см;
- смещение сводов стоп кнутри;
- отклонение пятки и пальцев в наружную сторону;
- снижение высоты свода (плосковальгусная деформация).
Ребенок:
- наступает только на внутреннюю часть стопы, у него шаркающая походка;
- быстро утомляется во время игр;
- жалуется на боли в ногах и спине, судороги и отечность стоп.
Обуви больше снашивается с внутренней поверхности.
Врожденная обусловлена генетическим дефектом или патологической беременностью, выявляется после рождения, требует хирургической коррекции.
Приобретенная вальгусная деформация стопы развивается вследствие:
- недостаточного развития связок и сухожилий;
- мышечной гипотонии.
Причины:
- заболевания опорно-двигательного аппарата;
- ношение неудобной или плохо фиксирующей стопу обуви.
Изменения выявляются, когда ребенок впервые начинает ходить. Эта патология характерна для детей с ослабленным организмом по причине:
- дефицита питательных веществ в период эмбриогенеза;
- недоношенности;
- частых ОРВИ.
Деформация осложняется:
- артрозом;
- искривлением позвоночника;
- плоскостопием;
- остеохондрозом;
- нарушением формы костей таза;
- патологическими нарушениями в коленных и голеностопных суставах;
- укорочением конечностей.
Тяжелая степень патологии – одна из причин инвалидизации в детском возрасте.
При незначительной деформации и своевременном и адекватном терапевтическом лечении возможно полное восстановление нормальной функции суставов.
Методы диагностики
После выявления патологии пальца необходимо провести:
- определение подвижности сустава первого и соседних с ним пальцев;
- рентгенографию (для расчета угла между костями, обнаружения структурных изменений в кости, подвывиха сустава);
- компьютерную плантографию (анализируется нагрузка на различные отделы стопы);
- КТ или МРТ (для более точного выявления нарушений в тканях и как этап подготовки к операции);
- УЗИ (при подозрении на нарушение кровообращения);
- консультацию невропатолога (при поражении нервов).
Лабораторные исследования необходимы для исключения ассоциированных заболеваний и при подготовке к хирургическому лечению.
Методы лечения без оперативного вмешательства
На раннем этапе заболевания, когда изменения не приняли необратимый характер, бурсит большого пальца стопы можно вылечить без операции. Пролонгированная диагностика приводит к оперативному вмешательству, учитывая следующее:
- при тяжелой стадии заболевания народные методы, ношение ортезов, прием аптечных препаратов малоэффективны;
- чем старше пациент, тем меньше действует консервативная терапия.
Безоперационное лечение дает результат при 1 и 2 степени деформации. Важно не пропустить начало патологии. Народные методы малоэффективны. Они могут лишь незначительно уменьшить некоторые симптомы, но болезнь не вылечат.
Для лечения применяются:
- массаж;
- специальные упражнения;
- коррекция веса;
- ортопедическая обувь;
- ношение ортезов;
- медикаменты.
Отсутствие адекватной терапии приводит к развитию 3 и 4 степени патологии, остеомиелита: стопы отекают, появляются болезненные мозоли, нагноения. В запущенных случаях с большим углом смещения 1-го пальца движения доставляют мучительную боль, покупка обуви значительно усложняется.
Массаж
Изначально массаж выполняет квалифицированный специалист, в дальнейшем необходимо научиться его делать самостоятельно.
Цель назначения массажа:
- распределение нагрузки и уменьшение воспаления;
- восстановление кровообращения (необходимо массировать ягодицы, стопы, пальцы, мышцы спины).
Эффективен курс по 10 раз с дальнейшими повторениями через время.
Обзор фиксаторов от вальгусной деформации
Консервативное выпрямление деформированной стопы включает обязательное применение ортезов — специальных ортопедических приспособлений. Их использование в десятки раз дешевле даже самой простой операции. К ним относятся:
- фиксаторы;
- стельки и полустельки;
- стяжки;
- ортопедические шины;
- ночные корректоры.
Последние фиксируют большой палец ноги в правильном положении, обеспечивая лечебный сон. Применяется на любой стадии Hallux valgus, но только в ночное время или во время отдыха, поскольку его конструкция не предназначена для ношения под обувью. Вначале надевают бандаж на нескольких часов, а затем – на целую ночь.
Фиксаторы для коррекции большого пальца ноги бывают:
- ночные – жесткие шины для применения только во время сна;
- дневные – мягкие и шарнирные бандажи для постоянного ношения.
Дополнительно их можно классифицировать:
- на регулируемые и нерегулируемые;
- на имеющие разделитель первых двух пальцев стопы или без него.
Для изготовления применяется разный материал:
- пластик;
- силикон;
- ткань.
Пластиковые корректоры
Предназначены для сна из-за больших размеров и жесткости конструкции. Это устройство состоит:
- из шины, обездвиживающей и удерживающей все смещенные пальцы;
- из ремня, регулирующего степень натяжения.
К ним относится корректор Ortmann Dans. Благодаря твердой раме из пластика и пенополиуретановым накладкам, он останавливает прогрессирование процесса, нормализует тонус мышц и связок стопы, позволяет вправлять палец. Поэтому он эффективен для лечения Hallux valgus на начальной и средней стадии и с целью послеоперационной реабилитации.
Силиконовые фиксаторы для большого пальца на ноге
Представляет собой цельную литую вкладку, которая плотно крепится для удержания суставов в естественном положении между вторым и первым пальцами стопы. Они:
- мягкие;
- долговечные;
- подходят под любую обувь;
- не натирают и не образуют мозолей;
- имеют маленькие универсальные размеры.
При сравнении силиконовых корректоров, с учетом отзыва ортопедов и пациентов, самым эффективным считается Valgus Pro:
- он защищает косточку и не дает ей выступать вбок;
- благодаря кольцу, которое надевается на измененный сустав, выпрямляет фалангу.
При постоянном использовании стойкий эффект появляется через 3-4 недели.
Тканевые бандажи
Это носок со специально вшитыми вкладками. Способны вернуть стопе правильное положение при условии их применения на первых стадиях болезни. Для усиления терапевтического эффекта мягкий материал комбинируется с жестким. К таким корректорам относится шарнирная вальгусная шина Hallu fix.Она сочетает:
- гипоаллергенный медицинский пластик;
- прочную мягкую ткань;
- подходит для обеих ног.
Помогает:
- равномерному распределению нагрузки на стопу;
- исправлению деформации за счет оттягивания большого пальца;
- восстановлению подвижности ступни за счет повышения эластичности и гибкости мышечных волокон.
Преимуществом пользуются корректоры с добавочным фиксатором и регулятором. Эти функции позволяют:
- изменять угол смещения сустава в нужном направлении, устраняя дефект;
- снижать нагрузку, исправляя кривизну других пальцев.
Медикаментозное лечение и физиотерапия
Применение медикаментов — это симптоматическое лечение. Направлено на уменьшение воспаления и облегчение болевого синдрома. Большинство методов действенны на начальной стадии заболевания. Применяются следующие группы препаратов:
- обезболивающие средства;
- ГКС;
- НПВП (нестероидные противовоспалительные препараты);
- улучшающие микроциркуляцию в тканях, венозный отток;
- антибактериальные препараты.
Назначается таблетка или укол в зависимости от состояния сустава. Иногда используются внутрисуставные инъекции. Они относятся к врачебным процедурам.
При метаболических нарушениях или системных заболеваниях проводится лечение основного заболевания. Оно назначается узкими специалистами: ревматологом или эндокринологом.
ЛФК
Лечение с помощью зарядки и гимнастики применяется на первых этапах заболевания. Врачи назначают гимнастику с целью:
- снятия отека;
- улучшения подвижности сустава;
- уменьшения болевого симптома.
Реальный результат от гимнастики наступает при регулярном выполнении. Гимнастика для детей и взрослых отличается. Зарядка должна учитывать стадии развития опорно-двигательной системы. Примеры упражнений, выполняемых сидя (каждое упражнение нужно сделать 20 раз):
- сгибать пальцы на ногах;
- выпрямив ноги, тянуть пальцы на себя, попытаться соединить подошвы стопы друг с другом;
- пальцами ног поднимать лист бумаги, лежащий на полу;
- вращательные движения ногами;
- скомкать пальцами ног лист бумаги;
- максимально напряженные стопы несколько минут держать в принятом положении;
- удерживать ноги в принятом положении с широко раздвинутыми пальцами стопы;
- поочередно сгибать и разгибать пальцы ног до ощущения усталости;
- катать бутылку по полу стопами ног в течение нескольких минут.
Упражнения, выполняемые во время ходьбы босиком:
- чередование ходьбы на носочках и пятках с поднятыми руками и на поясе;
- передвижение на наружной и внутренней стороне стопы, согнув пальцы;
- перенос тяжести тела с носков на пятки и обратно;
- поднимание на носочек, стоя при этом на внутренних поверхностях конечностей.
Комплекс упражнений для тренировки суставов пальцев:
- растягивать резинку, надетую между пальцами;
- сжимать пальцами ног мячик или специальный валик;
- катание скалки: по несколько минут нагрузки каждой ноге;
- круговые движения большими пальцами ног.
Диета
Важную роль в борьбе с указанной патологией играет правильное питание:
- исключается жирная, копченая, острая, чересчур соленая пища;
- уменьшается употребление сладкого.
Это снижает воспалительные процессы. Необходимы продукты с высоким содержанием витаминов А, Е, С. Правильная диета приводит к снижению избыточного веса, являющегося одной из частых причин вальгусной деформации ног. При наличии тяжелых заболеваний, которые приводят к патологии суставов, или связанных с нарушением метаболизма, применяются специальные диеты, назначенные узкими специалистами.
Народное лечение
Никакой народный метод не способен избавить от Халюс вальгус, поскольку это органический дефект сустава. Обычно используемые в народной медицине компрессы, ванночки, домашние мази оказывают в лучшем случае симптоматическое действие:
- слегка уменьшают воспаление;
- снижают болезненность.
Но они не являются основой лечения, а используются как дополнение к назначениям врача.
Тенториум
В настоящее время обороты в направлении рекламирования здорового образа жизни (ЗОЖ) набрал новый бренд — Тенториум. Он включает товары, в которые входят продукты пчеловодства:
- мед;
- пыльца;
- прополис;
- перга;
- воск;
- маточное и трутневое молочко;
- экстракт пчелиной огневки;
- хитозан.
При этом продукт, как указывается в инструкции, может применяться для лечения зрения, патологии органов пищеварительного тракта, гинекологических заболеваний, сердечно-сосудистой и нервной системы, простудных заболеваний.
Предлагаются средства для внутреннего и наружного употребления:
- питательные драже;
- медовые напитки;
- оздоравливающие бальзамы;
- крем и мазь для суставов;
- тоник;
- средства для ухода за телом и волосами;
- косметические коллекции ухода за руками и ногами;
- средства ухода за полостью рта;
- моющие средства;
- иммуностимулирующие продукты;
- детская серия профилактики здоровья.
Но многие положительные отзывы больных не являются объективной оценкой. При выборе народного средства необходимо консультироваться со специалистом. Именно врачи в дальнейшем лечат последствия народных препаратов с широким спектром применения. К лекарствам они не имеют никакого отношения. Если больной отказывается от назначенной терапии, занимается самолечением с применением средства, излечивающего сразу все болезни, патология приведет к осложнениям, при которых придется использовать хирургию.
Маклюра
Народные целители считают эффективным для избавления от шишечки на стопе маклюру — адамово яблоко (апельсин китайский, индийский апельсин). Плод напоминает зеленое яблоко или незрелый апельсин. Встречается на юге России, в Китае и Средней Азии. Для лечения вальгуса рекомендуются настойки, мази, масляные вытяжки. Растение содержит ядовитые вещества. Ввиду малой изученности его полезных свойств, традиционная медицина не использует растение при изготовлении лекарственных форм. Запрещено применять его при следующих условиях:
- имеется сахарный диабет;
- индивидуальная непереносимость;
- возможные аллергические реакции.
Продается в виде готовых лекарственных форм. При появлении первых признаков угнетения и ухудшения состояния необходимо прекратить лечение из-за того, что растение сильно ядовито.
Другие способы
Лавровый лист считается лучшим домашним средством для лечения Hallux valgus. Лекарство готовится в течение недели. Его применение облегчает боль и уменьшает опухоль пальца. Необходимые компоненты:
- 100 мл 96% спирта;
- 5 больших лавровых листьев;
- 1 столовая ложка пищевой соды;
- 3 литра воды.
Рецепт: залить лавровый лист спиртом, настаивать в сухом месте 1 неделю при комнатной температуре. Перед применением подержать ноги в теплом растворе пищевой соды. Перед сном нужно втереть полученное средство в сустав, надеть хлопковые носки.
Наносить на пораженные участки перед сном рекомендуется следующие средства:
- к измельченному Аспирину (200 мг) добавить 10 мл йода, смешать до однородной консистенции — этот копеечный состав при регулярном использовании значительно улучшит состояние;
- лимонный сок и йод — применять в течение 2 недель;
- соль с йодом для приготовления теплых ванночек;
- уксус и йод (10 капель йода на 2 чайные ложки столового уксуса).
Рекомендуются мази, в состав которых входит медицинская желчь (продаются готовые аптечные формы).
Но все эти меры могут лишь на время облегчить страдания, сняв боль и тяжесть в ногах. Полностью исправить косточку они не смогут. Шишка без врачебной помощи будет продолжать расти.
К кому обращаться за помощью?
Патология костей и суставов требует специализированной медицинской помощи. При появлении первых признаков заболевания необходимо обратиться к травматологу или ортопеду.
Малышева и Комаровский о лечении без операции
Ведущая программы «Жить здорово» Елена Малышева и детский доктор Комаровский считают, что лечение вальгусной деформации стопы без операции вполне возможно.
Остановить ее развитие на ранних стадиях могут:
- правильная обувь;
- ортопедические корректоры;
- стельки для нормализации нагрузок на свод стопы;
- физиотерапия (массаж, ультразвук, диатермия);
- ежедневная лечебная гимнастика;
- регулярные ванночки для стоп;
- борьба с лишним весом.
В каких случаях необходима операция?
Цели операционного метода лечения:
- избавляться от шишки;
- выпрямлять палец;
- предотвращать дальнейший рост косточки;
- бороться с осложнениями;
- убирать другие сформировавшиеся деформации стопы.
Хирургическое вмешательство показано при наличии:
- поперечного плоскостопия II-IV степени;
- прогрессирования патологии, сопровождающейся стойким болевым симптомом;
- плохо корригируемого нарушения опорно-двигательной функции стопы;
- выраженных эстетических недостатков (желание избавиться от деформации и носить более элегантную обувь).
Операция проводится при отсутствии эффекта от консервативной терапии.
В настоящее время существует более 400 методик радикального вмешательства, для исправления поперечного плоскостопия, осложнившегося образованием шишек на ногах. В мире используются около 200 из них.
Бесплатно лечиться оперативным путем может получить любое лицо по полису ОМС. Для этого существуют квоты, но время ожидания может составить несколько месяцев Направление на хирургическое вмешательство дает ортопед или травматолог. Вид операции зависит от оснащения больницы, наличия необходимых специалистов. Одновременно можно удалять вросший ноготь, распрямлять кривой варусный мизинец, имеющееся уплотнение кожи как осложнение патологии.
Средняя цена начинается от 10 000–15 000 рублей в регионах и 20 000 рублей в Москве. В цену включается стоимость наркоза, необходимые перевязки и консультации ортопеда. Использование лазера делает операцию дороже на 5 000–10 000 рублей.
При необходимости госпитализации цена также сильно увеличивается. Проведение операции в столице с пребыванием в стационаре в течение 4 суток будет стоить порядка 100 000 рублей.
Малоинвазивные методы
Малоинвазивная хирургия способствует коррекции расположения 1-го пальца стопы. Применяются методы с минимальным смещением костей и рубцеванием при помощи вмешательства на мягких тканях. После лечения палец начинает разгибаться.
Миниинвазивный метод – чрескожное удаление шишки на ноге. Оно применяется, чтобы устранять умеренно выраженное искривление и бороться с нарушением функции стопы. Операции заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро.
Малоинвазивное хирургическое лечение представляет собой дистальное смещение: 1-й палец стопы смещается дистально, начиная с 1-го плюснефалангового сустава. Проводится при легкой или средней степени деформации стопы, палец начинает выпрямляться. Используются хорошо переносимые винты из титана, которые не требуют удаления. После этой операции пациент не чувствует каких-либо неудобств. Достигается хороший косметический результат с минимальным рубцеванием.
Латеральный релиз (утягивание медиальной суставной капсулы) — еще один малоинвазивный хирургический метод лечения. Имеет несколько преимуществ:
- минимальное повреждение мягких тканей;
- малотравматичность способствует сокращению восстановительного процесса (взрослые пациенты становятся мобильными в короткие сроки);
- снижение послеоперационного отека стопы, по сравнению с другими хирургическими вмешательствами.
Операции, связанные с манипуляциями на кости, могут быть проведены не только при помощи традиционных хирургических инструментов. Используется современный метод – применение лазера, ударно-волновая терапия (УВТ). На сустав начинают действовать ударной волной. Это позволяет за несколько сеансов раздроблять суставную сумку и выравнивать указательный палец стопы. Он перестает отклоняться и торчать, вызывая дискомфорт и боль, улучшается его внешний вид. Заживление происходит через 4–5 сеансов. Их нужно проходить 1 раз в неделю.
Если развился артроз первого плюснефалангового сустава, малоинвазивное лечение проводить нельзя. В таком проводится тройной артродез аппаратом Илизарова. Это специальная операция, когда искусственно создается полная неподвижность сустава.
Профилактические рекомендации
Для борьбы с патологией применяется целый комплекс мер. И взрослым, и детям требуются:
- лечебная физкультура;
- массаж;
- ортезирование (предполагает ношение ортопедической обуви или использование специальных вкладышей в ботиночки).
Как избежать возникновения косточки?
Во избежание возникновения патологии необходимо патологии необходимы:
- осмотр ортопедом для своевременного выявления плоскостопия;
- снижение массы тела;
- адекватное лечение ассоциированных заболеваний;
- соблюдение режима труда и отдыха, если профессия связана с длительным пребыванием на ногах.
Выбор удобной обуви
В 19 веке было распространено мнение, что Халюс вальгус – это результат разрастания костной ткани первой плюсневой кости и её мягкотканной оболочки из-за плохо подобранной обуви. Мнение сформировалось на основании наблюдений: заболевание почти не встречается в культурах, которые не носят обувь.
Многими проблемы, возникающие в ногах, — следствие патологического давления или трения вследствие ношения неграмотно подобранной обуви для ежедневного ношения. Патология суставов стопы развивается по причине:
- слишком большого каблука;
- узкого или чрезмерно широкого носика;
- неправильного размера.
Бурсит большого пальца стопы, который развивается изначально, является результатом реакции на давление от обуви.
Условие, которое поможет избежать травмирования стопы и развития дальнейших тяжелых осложнений, — ношение прнавильной обуви:
- без шпилек;
- без острых носов;
- из натуральных материалов;
- с каблуком не выше 5 см.
Это даст возможность сохранить ноги красивым и здоровыми.