Содержание
Растет косточка на большом пальце ноги. Что это такое: неизвестная болезнь или новообразование? Шишка у основания большого пальца даже небольших размеров вызывает проблемы с подбором обуви, опухает и болит.
Патология зарегистрирована в Международной классификации под названием Hallux («первый палец стопы») valgus («искривленный»). Медицинский термин означает деформацию на уровне плюснефалангового сустава с отклонением кнаружи. На практике врачи называют его на русский манер «Халюс вальгус» (хотя правильнее произносить «халлюкс»).
Если заболевание приобретенное и определяется у взрослого человека, то кодируется по МКБ — М 20.1. Редко выявляется у детей до года вместе с врожденным плоскостопием. Тогда классифицируется как аномалия развития с кодом Q 66.5 и Q 66.6 и называется плосковальгусным деформированием стопы.
Диагностикой и лечением патологии занимаются врачи-ортопеды.
Что собой представляет вальгусная деформация?
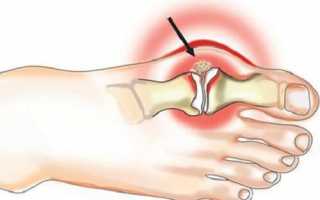
При вальгусной деформации большого пальца стопы основным проявлением пациенты считают растущий со стороны первой плюсневой кости вырост, похожий на опухоль. На самом деле искривление образуется за счет переднего отдела плюснефалангового сочленения, связочного аппарата, мышц.
Важно: статистическая информация разных стран показывает распространенность заболевания в широких пределах (7–71%). По отзывам специалистов, процесс обычно выявляют двухсторонним.
С жалобами на «костяшку» стопы к врачу обращаются женщины старше 35 лет. Она может быть как на правой, так и на левой ноге. Редко болеют мужчины. Городское население заболевает чаще.
Основными причинами считаются:
- работа, связанная с длительной ходьбой, положением стоя, тяжелой физической нагрузкой;
- излишняя масса тела;
- выбор обуви на высоком каблуке;
- травмы стопы (удары, ушибы, перенесенный перелом) или голеностопного сустава;
- отягощенная наследственность.
Каждый случай индивидуален, но риск увеличивается с возрастом, при наличии сразу двух и более факторов.
Механизм развития болезни начинается с образования продольно-поперечного плоскостопия. В норме функцию амортизации веса тела выполняет поперечный и продольный своды. Их можно определить на ступне в месте сразу под пальцами и по выемке в изнутри, образованной апоневрозом.
В ответ на плоскую форму подъема нижние конечности перераспределяют нагрузку. На стопе поворачивается по направлению к середине тела I плюсневая кость. Приводящая мышца большого пальца растягивается и слабеет, усиливается влияние мышц отводящей группы.
При ходьбе укорачиваются мышцы-разгибатели и сгибатели. Основание первого пальца начинает передвигаться за плюсневой костью, образуется выступ на внутренней стороне. Возможно выскакивание головки фаланги из растянутой суставной сумки (вывих или подвывих).
Другие последствия анатомической деформации ноги:
- растяжение апоневроза в передней части подошвы;
- смещение сесамовидных косточек, мышечных сухожилий, апоневроза вслед за пальцем к подошве и в сторону;
- дистрофия и разрушение хрящевой поверхности сустава с формированием деформирующего остеоартроза.
Заболевание протекает постепенно. С годами вальгусная деформация становится стойкой. Изменяется положение других пальцев.
Рентгеновское исследование — основной метод подтверждения диагноза. Пациенту делают рентгенограммы в боковой проекции, лежа, стоя. По снимку оценивают угол отклонения пальца в градусах, степень плоскостопия и компенсаторные возможности.
Общая симптоматика
Ортопеды утверждают, что у женщин косточки на большом пальце ноги образуются чаще не только из-за пристрастия к высоким каблукам, но и из-за особенности строения — более слабого, чем у мужчин, связочного аппарата.
Раннему симптому в виде небольшой выпирающей наружу косточки на большом пальце люди не придают значения. Считают его «возрастным» или «косметическим» дефектом. Некоторые ошибочно принимают за подагру (отложение в суставах солей уратов). Начало болезни четко связывают с невозможностью носить привычную обувь.
Деформация вызывает:
- боль при ходьбе, на первом этапе она проходит после отдыха;
- отечность стопы;
- онемение пальцев и ступни;
- ночные судороги в икроножных мышцах.
Характеристика внешнего вида плосковальгусной стопы зависит от стадии заболевания:
- кончик большого пальца отклоняется в сторону мизинца, в запущенном состоянии накладывается на срединные пальцы;
- в проекции основания пальца появляется твердое костное уплотнение;
- на коже – отек и покраснение.
Если внимательно осмотреть пальцы и стопу, то выявим такие признаки:
- по цвету кожа выглядит как мрамор (синюшность);
- на трущихся поверхностях болезненные мозоли;
- маленькие бородавчатые разрастания под пальцами и сбоку;
- на пятке, подошве, внутренней поверхности первого пальца, мизинце грубые наросты, называемые натоптышами.
Вальгусную деформацию следует отличать от другого типа искривления — варуса. При этом характерна установка ног пациента с выворачиванием стопы вовнутрь. Обувь снашивается по наружному краю.
Стадии заболевания
Стадию патологии диагностируют по рентгенологическим и клиническим отклонениям.
Начальная степень по рентгенограмме подтверждается умеренно выраженным поперечным плоскостопием. Угол отклонения оси большого пальца не превышает 29°. У пациентов пальпируется болезненная неподвижная шишка у основания пальца, над ней утолщение кожи. Появляется усталость при ходьбе.
Во второй стадии — поперечное плоскостопие достаточно выражено, угол вырастает до 39°. На снимке фиксируется деформация пальцев, появление «молоткообразного» изменения контуров.
Пациентов беспокоят сильные боли в передней половине стопы при ходьбе. Трудно подобрать обувь. Ночью в икроножных мышцах появляются судороги. На коже пальцев, сзади на пятке — постоянные мозоли и натоптыши. Возможно нагноение. Большой палец покрасневший, горячий на ощупь, сустав увеличен, воспаляется.
Третья стадия отличается выраженным изменением положения большого пальца.
Он накладывается на средние фаланги, резко вывернут, торчит кверху. Угол отклонения превышает 40°. Болевой синдром постоянен, пациенты избегают ходьбы из-за невозможности опоры на больную ногу, хронического бурсита.
Стопа отекает, синюшного цвета. При попытке пройтись на небольшое расстояние возникают сильные судороги.
Плоскостопие расценивается как тяжелое. Стопа полностью опирается на все отделы. Свод практически отсутствует. Пальцы имеют молоткообразную форму.
Начиная со II стадии, на рентгенограммах видны признаки подвывиха большого пальца, разрушения суставных поверхностей и артроза:
- разрастание кости (остеосклероз) по границе подхрящевой зоны;
- сужение щели сустава;
- отдельные зоны остеопороза.
В крайней стадии человек не способен передвигаться без костылей. Деформируются все пальцы стопы с вывихами и подвывихами.
Надо ли лечить деформированную ступню?
Длительное решение вопроса, стоит ли лечить шишку, приводит к более значимым изменениям в костном строении ступни. Ортопеды рекомендуют начинать лечение как можно раньше. При умеренном угле отклонения и слабо выраженных признаках назначается консервативная терапия.
Непременным условием считается:
- борьба с лишним весом;
- прекращение попыток носить модельную обувь на высоком каблуке с зауженными носами.
В зависимости от вида плоскостопия врач выписывает специальные стельки, которые можно купить по размеру в ортопедических отделах. Их вкладывают в свободную обувь для смещения упора стопы с передней части на заднюю.
Предлагаются различные корригирующие прокладки, вальгусные шины для удержания большого пальца в правильном положении. Эти меры не способны вылечить Hallux valgus, но приостанавливают дальнейшие необратимые нарушения, дают возможность работать и ходить.
Без лечения человек со временем теряет возможность передвигаться без костылей, становится инвалидом.
Лечение мазями
Препараты на мазевой основе помогают снимать боли, избавиться от воспаления, мозолей и натоптышей.
В список назначаемых мазей и гелей входят препараты, изготовленные на базе диклофенака, ибупрофена, нимесулида, – Вольтарен, Финалгон, Кеналог, Дипроспан. Их втирают в кожу вокруг сустава 2–3 раза в день, используют для компрессов.
При бурсите, артрите показаны Гидрокортизон, Ихтиоловая мазь, чтобы убрать воспаление.
При артрозе приносят пользу мази хондропротекторного действия (Хондроксид, Траумель). Улучшает эффект введение препаратов в инъекциях непосредственно в сустав (уколами Алфлутоп, Румалон), одновременное использование физиотерапии.
Если имеются нагнаивающиеся мозоли, то врач назначает антибактериальные мази.
Цены на современные препараты различны. На месячный курс придется потратить 1,5–4 тысячи рублей.
Массаж при вальгусе стоп
Массаж помогает укрепить ослабленные мышцы и поддержать восстановление собственного связочного аппарата. Его рекомендуют проводить вечером после ножных ванночек.
Освоить движения нетрудно, и обычно пациенты сами делают процедуру.
Массаж противопоказан при гноящихся мозолях, кровоточащих трещинах натоптышей.
При вальгусной стопе проводятся круговые разминания свода со стороны подошвы, выпрямление и вытягивание каждого пальца, осторожные отводящие движения между первым и вторым пальцем.
Самомассаж проводят катанием скалки по полу, ходьбой по рифленому коврику, мелкой гальке.
В конце массажа можно наложить мазь, сделать компресс с одним из домашних народных средств (раствором магнезии, тертым свежим картофелем, камфорным маслом) или на ночь смазать шишку настойкой йода.
Лечебная физкультура
Среди безоперационных методов лечения ЛФК призвана поставить палец на место активизацией силы соседних мышц. Рекомендуется в утреннюю гимнастику включить упражнения, укрепляющие свод стопы:
- попеременное хождение на носках, пятках, наружной части стопы;
- сбор пальцами ноги мелких предметов;
- сидя на полу притягивание к груди развернутых вовнутрь стоп;
- приседания, не отрывая пяток от пола.
Оперативный метод лечения
Исправить выраженную деформацию можно только хирургическим вмешательством. Мнения ортопедов несколько отличаются: некоторые готовы оперировать даже при начальной стадии. Они считают, что только таким путем можно предупредить развитие артроза в плюснефаланговом суставе с деформацией стопы.
Операцию производят:
- изолированно на мягких тканях — отсекают сухожилие приводящей мышцы с одновременным удалением суставной сумки;
- на костных структурах — удаление искривленного участка и восстановление направления пальца, скрепление винтами для укрепления правильного положения;
- на костях и мягких тканях.
При тяжелой деформации требуется установка искусственного протеза или артродез (уничтожение сустава при выведении костей в правильное состояние).
Новое направление оперативного лечения — сохранить подвижность плюснефалангового сустава и функцию опоры. В специализированных ортопедических клиниках проводятся корригирующие остеотомии с удалением разрастаний костной ткани.
Стоимость операции определяется сложностью вмешательства. В частных клиниках Москвы она составляет 30 тыс. рублей и выше. Некоторым категориям пациентов проводят необходимое вмешательство с оплатой по ОМС в государственных учреждениях.
Послеоперационный процесс заживления длится в среднем 1,5 месяца. На этот срок рекомендуется носить ортопедический «сапог» или оставить ногу в гипсе. Для более ускоренной разработки суставов применяются туфли Барука, а не гипс. Упражнения по восстановлению движений начинают с пятого дня. Нагружать прооперированную стопу необходимо постепенно на фоне физиолечения.
При двухстороннем процессе ортопеды советуют провести операцию с интервалом в 5–6 месяцев. Постоянно пациенту придется носить поддерживающие стельки.
Что такое косточка на ноге?
У человека, кроме Hallux valgus, может возникнуть шишка на ноге сбоку стопы с внешней стороны, на тыльной поверхности, пальцах ног. Основная причина — перенесенная травма, неправильно сросшийся перелом. Последствием становятся артрозы внутренних суставов предплюсневых и плюсневых костей.
Косточка способна расти, болеть, растираться обувью.
Консервативное лечение не отличается от вальгусной деформации. При необходимости проводится хирургическое иссечение (остеотомия) вылезшего выроста.
Чем может быть опасна вальгусная деформация?
Нелеченная вальгусная деформация постепенно прогрессирует и изменяет всю форму стопы. Следом ожидается перераспределение осевой нагрузки тела на другие суставы ног (голеностоп, коленный, тазобедренный). Первоначальное приспособление заканчивается разрушением хрящевых суставных поверхностей и артрозами, искривлением позвонков, остеохондрозом, выпадением межпозвоночной грыжи.
Необходимо обратить внимание на осложнения вальгуса:
- нагноение мозолей с образованием свищевых ходов;
- гигромы (узелки из суставной ткани), заполненные жидкостью и способные к инфицированию;
- запущенные артрозы с неподвижностью, ограничением возможности больного передвигаться.
Профилактические мероприятия и прогноз
Hallux valgus не вскакивает внезапно. Болезнь прогрессирует длительное время. Заметить нежелательные изменения и заняться профилактикой в состоянии каждый взрослый человек:
- Необходимо носить только «здоровую» обувь с каблуком не выше 5 см, своего размера. Не пытаться всеми силами влезть в узконосые модели и терпеть неудобства.
- Лишний вес дает нагрузку не только на ноги, он вреден сердечно-сосудистой системе, нарушает метаболизм, в том числе питание суставов. Поэтому контроль включает разгрузочные дни, занятия спортом.
- Люди профессий, связанных с длительным стоянием на ногах (продавцы, учителя), нуждаются в отдыхе, гимнастике для ног.
- Уход за состоянием кожи ног при потливости, наличии мозолей требует ежедневных ванночек, подбора лосьона для протирания.
- При ушибах, непонятных болях в стопе после травмы нужно обращаться к врачу для проведения диагностики на предмет переломов. Дальнейшее неправильное срастание угрожает изменением положения костей свода.
Соблюдение рекомендаций врача в послеоперационном периоде позволяет гарантировать результат на длительный срок. Рецидив болезни возможен, если вновь «встать» на каблуки.
Hallux valgus в современных условиях эффективно лечится на уровне поликлиники. Главное – своевременно начать терапию и выполнять советы доктора.