Содержание
Встречаются взрослые люди, которые замечают у себя на стопе растущую шишку, но не обращают внимания, пока она зудит. Когда заболит, интересуются у знакомых, как ее лечить. Гораздо мудрее поступают те, кто обращается за советом к врачу, зная, какие возможны осложнения косточки на ноге.
Внимание: статистикой подсчитано, что деформацией стопы из-за растущей косточки у большого пальца страдает 14% населения, в основном женщины.
Заболевание называется «Халюс вальгус», или вальгусной деформацией. Это означает — искривление первого плюснефалангового сустава на ступне. Точный диагноз поставит врач-ортопед после рентгеновского обследования. Он же определит по характерным признакам стадию заболевания, назначит оптимальное средство для лечения.
Причины появления косточки на большом пальце ноги
Суть анатомического дефекта при вальгусной деформации пальца заключается на начальной стадии в утолщении основания, увеличении сустава за счет скопления синовиальной жидкости.
Затем нарастает отклонение конечной фаланги большого пальца вовнутрь. Он нависает над II и III пальцем, сдавливает их. А основание вместе с суставной частью плюсневой кости под углом смещается к средней линии тела. Костные изменения прощупываются под кожей.
По углу отклонения плюснефалангового сустава определяется стадия патологии. Заболевание сопровождается не только локальными изменениями. Нарушается состояние связок и мышц свода стопы, голеностопа, коленного сустава.
Приспособление к вертикальному положению и ходьбе способствует перераспределению нагрузки на переднюю часть стопы. Хрящевая ткань и связки не выдерживают тяжести и воспаляются, вызывают артроз.
Вероятные причины деформации пальца на ноге у взрослых:
- ношение тесной узконосой обуви, высокий каблук (выше 5 см);
- лишний вес, увеличивающий нагрузку на нижние конечности;
- гормональные и метаболические колебания, ослабляющие костную ткань за счет остеопороза и недостатка кальция;
- перенесенные травмы (ушибы, переломы) в области стопы;
- плоскостопие;
- наследственная предрасположенность в виде недостаточности структуры связок, мышечной ткани, прочности костей.
Косточку на стопе иногда ошибочно называют «подагрой». Но это заболевание появляется из-за повышения концентрации в тканях мочевой кислоты. Оно чаще поражает пожилых мужчин. Костные изменения в 60% случаев начинаются с большого пальца стопы и захватывают все мелкие суставы. Болезнь протекает в виде приступов.
В детском возрасте основное значение придают:
- врожденным изменениям, вызванным неблагополучным течением беременности матери;
- недоношенности малыша;
- влиянию преждевременной постановки малыша на ноги;
- недостатку витамина D, вызывающему рахит;
- неправильно подобранной обуви;
- перенесенным травмам;
- воспалительным заболеваниям суставов;
- осложнениям детских инфекций, особенно с поражением нервной системы (полиомиелит, энцефалит).
Возможные последствия косточки на большом пальце ноги
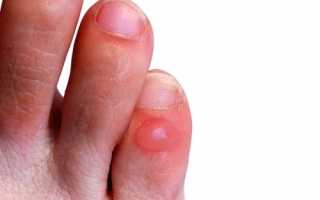
Симптомы при растущей косточке определяются визуально и по ощущению пациентов. Внешний вид:
- шишка опухшая;
- над ней кожа по цвету ярко-розовая, шелушится;
- при пальпации и просьбе пошевелить пальцами начинает болеть;
- на подошве и срединной стороне большого пальца определяются участки уплотнения (натоптыши);
- снаружи возможны мозоли, чаще на мизинце.
Пациента беспокоят:
- боли при ходьбе и длительном стоянии;
- повышенная усталость в ногах;
- онемение пальцев (вынуждены снимать обувь и растирать подошву и пальцы);
- зуд в области шишки и натоптышей (постоянно хочется почесать ногу);
- судороги в мышцах стопы и голени.
Последствия косточки на ноге при нелеченной плосковальгусной деформации у детей проявляются в виде:
- плоскостопия;
- артрозо-артритов суставов ног;
- искривления позвоночника;
- нарушения формы (дисплазии) костей таза;
- риска остеохондроза;
- укорочении конечностей.
Деформированная стопа создает условия для значительного повышения нагрузки на суставные поверхности вышележащих сочленений. Рефлекторно к отклонению оси ноги приспосабливается позвоночник. Поэтому последствия обнаруживаются в школьном возрасте (сколиоз, лордоз).
У взрослых с годами появляются местные и общие проблемы.
К локальным последствиям относятся:
- формирование мозоли на выпирающей косточке и других пальцах;
- воспаление внутри суставной сумки (артрит и бурсит);
- плотные натоптыши на подошве, пятке;
- доброкачественные опухоли из ткани сухожилий (гигромы) на тыльной, боковой и пяточной поверхности;
- кисты, наполненные синовиальной жидкостью, способные быстро нагнаиваться и изливаться наружу через свищевые ходы;
- искривление других пальцев.
Люди с деформациями стопы имеют высокий риск:
- раннего остеохондроза;
- образования межпозвоночной грыжи;
- артроза тазобедренных и голеностопных суставов.
Им грозит малоподвижный образ жизни, постоянные выраженные боли в суставах, инвалидизация из-за невозможности самообслуживания и трудоустройства. О некоторых распространенных осложнениях мы расскажем подробнее.
Проблемы с подбором обуви, изменение походки
При наличии шишки и натоптышей человек приспосабливается к менее болезненному передвижению. Походка становится медленной, шаркающей. Пациенты предпочитают сидеть на лавочке, а не прогуливаться. Тяжесть переносится на внешнюю сторону стопы, поэтому заметно косолапят. Обувь стирается по наружному краю, вызывает натертости на коже.
В обувном отделе магазина невозможно подобрать нужную модель. Даже при отказе от высокого каблука носить туфли и ботинки своего размера невозможно. Нужна мягкая широкая обувь. Оптимально подходят домашние тапочки, шлепанцы. Другую обувь покупают на 2 размера больше.
Ортопедическую обувь делают в специализированных мастерских. При небольшой степени деформации врач назначает постоянное ношение стелек, позволяющих фиксировать положение стопы. Их приобретают по рецепту доктора в ортопедических салонах и отделах.
Мозоли и натоптыши
Мозоли и натоптыши образуются за счет уплотнения и утолщения поверхностного слоя кожи. Мозоль меньше по размерам, локализуется в местах трения. Различают по типу: сухую (со стержнем), влажную (с жидкостью внутри) и кровоточащую.
При влажном и кровоточащем варианте из полости мозоли идет ход (фистула) наружу, и постоянно сочится жидкость или кровь. Создается опасность инфицирования, появляется гноящаяся рана. Удаление сухой мозоли несложно выполнить дома после распаривания стопы, ношения специального пластыря. Другие виды следует лечить у хирурга. Прижечь мозоль и остановить кровотечение можно жидким азотом (криотерапия).
Часто в II–III стадии деформации на подошве и между пальцами появляются мелкие шелушащиеся образования, похожие на мозоли. Они называются «шипицами», чешутся и побаливают. Причиной считается вирус папилломы. В центре видны черные точки, гнойный нарыв.
Натоптыши занимают большую поверхность, расположены в местах, подверженных нагрузке (пятки, подошва). Требуют постоянного ухода, смягчения кожи кремами. Полностью не удаляются, происходит отслоение лишь самого поверхностного слоя. На пересохших натоптышах образуются кровоточащие трещины, воспаление.
Пяточная шпора
Вынужденный усиленный упор на пятку вызывает образование пяточной шпоры (медицинское название — плантарный или подошвенный фасциит). Воспаление апоневроза, который поддерживает свод стопы, распространяется на соседние ткани, суставные сумки.
На пятке образуются костные шипы в зоне прикрепления апоневроза. Чаще поражается одна нога. Заболевание проявляется интенсивными болями при попытке встать, особенно утром. Человек вынужден при ходьбе опираться больной ногой на носок. В тяжелых случаях доходит до костылей. Диагноз подтверждается рентгенограммой стопы.
Для избавления от костного нароста применяются физиотерапевтические методы, ортопедическая обувь. Боли снимаются введением в апоневроз инъекционно противовоспалительных препаратов. Народная медицина рекомендует натираться на ночь желчью. Чтобы днем не чесаться, место компресса обмывают теплой водой.
Окончательно убирать шпору с помощью операции стараются вместе с корригирующей терапией вальгусной деформации.
Искривление других пальцев ноги
Со второго по пятый палец стопы при разрастании и давлении со стороны шишки также подвергаются деформации. Они скручиваются, «уходят вверх» и наслаиваются друг на друга.
Натирание обувью вызывает постоянное образование мозолей. Между пальцами и с тыльной поверхности вскакивают мелкие шишечки, похожие на бородавки, — это гигромы. Поддержать правильное положение возможно специальными стельками, создающими упор на свод стопы.
Деформация голеностопного и тазобедренного сустава
Вертикальная установка тела зависит от соблюдения правильного положения сочленений суставов стопы, голени, колена, тазобедренного. Вмешательство за счет деформации одного из звеньев цепочки приводит к последовательному приспособлению других. Голеностопный и тазобедренный суставы готовятся к работе в более сложных условиях.
В итоге оба сустава поражаются деформирующим артрозом. Голеностопный сустав отличается отсутствием кровеносных сосудов и нервных окончаний. Поэтому заболевание сначала протекает безболезненно.
Хрящевые поверхности разрушаются и становятся рыхлыми. Мелкие отколовшиеся кусочки проникают в суставную щель, раздражают суставную капсулу. Это вызывает воспаление и болевую реакцию, хруст при движениях.
Специфичность поражения тазобедренного сустава при вальгусной деформации объясняется разрушением боковой части эпифизарного хряща, который лежит над головкой бедренной кости. У детей значительную роль играет дисплазия сустава. У взрослых — травмы и переломы шейки бедра. Пациент страдает хромотой из-за неодинаковой длины ног. Вылечить заболевание сначала стараются консервативными методами, укрепляющими суставные поверхности. При отсутствии результатов необходима сложная операция. Для соединения шейки бедренной кости в нее вкручивают металлический болт. Для радикального решения требуется имплантация искусственного сустава.
Воспалительный процесс
Воспаление внутри сустава I пальца стопы проявляется покраснением кожи, припухлостью, постоянной болью. Палец с трудом шевелится из-за болезненности и скопления внутри сустава воспаленной жидкости.
При ревматизме и ревматоидном артрите воспалению подвергаются многие суставы (полиартрит), включая указательные пальцы на руках. Кроме болей, беспокоит утренняя скованность, повышается температура тела.
Свищ
Свищ на косточке большого пальца ноги возникает при нагноении мозоли. При надавливании из него со свистом вытекает порция гноя. По отзывам хирургов, лечить осложненную мозоль значительно тяжелее, поскольку велика вероятность распространения гноя по тканям. Свищ — постоянный источник инфекции. Обязательно применяются антибиотики.
Внимание: возникновение нагноения возможно при резком снижении иммунитета, требует применения в лечении препаратов-иммунокорректоров.
Межпозвоночная грыжа
К образованию межпозвоночной грыжи при деформации ступни приводит разрушение межпозвоночного диска со смещением, воспалительным процессом. Главная причина — повышение нагрузки.
По частоте выявления локализация грыж позвоночника распределяется:
- Пояснично-крестцовая (потому что здесь усиленная нагрузка на позвоночник).
- Шейная.
- Грудная.
Симптоматика определяется частичным или полным выпадением пульпозного ядра. Кроме выраженного болевого синдрома, имеются неврологические признаки (онемение определенных частей тела, головная боль).
В лечении применяют ЛФК, блокады для обезболивания, физиотерапию, растяжение, оперативные способы укрепления позвонков.
Можно ли получить инвалидность из-за косточки?
Медико-социальная экспертиза решает, имеется ли у человека патология, соответствующая проценту утраты трудоспособности или требующая установления инвалидности в связи со стойкой утратой. На комиссию направляют пациентов, прошедших полное обследование и лечение с документами, указывающими на результаты и прогноз.
Для больных детей с врожденной плосковальгусной стопой и выпирающей косточкой критериями инвалидности являются:
- умеренные нарушения функций скелетных мышц;
- физическое искривление, приводящее к ограничению самостоятельного передвижения.
Степень выраженности нарушений оценивается количественно:
- 10–20% — если имеется средняя степень деформации, специальная обувь позволяет провести коррекцию установки стопы;
- 40–60% — если деформация тяжелая и фиксированная, лечение неэффективно, коррекция обувью невозможна, есть осложнения.
Для взрослых пациентов инвалидность устанавливается в случаях нарушения способности к передвижению и самообслуживанию.
Ограничения трудоспособности при патологии
Пациентам трудоспособного возраста на период обострения болезни, стационарного лечения, послеоперационной реабилитации выдается листок нетрудоспособности. Для санаторного лечения понадобится использовать продолжительность очередного отпуска, а листок нетрудоспособности компенсирует недостающие дни.
Выдается справка на трудоустройство. Не рекомендуется работа, связанная со следующим:
- физической нагрузкой;
- хождением и длительным пребыванием в положении стоя;
- переохлаждением ног.
Берут ли в армию с такой патологией?
Призыв в действующую армию сопровождается осмотром юношей, по возрасту подлежащих военной службе. В «Положении о военно-врачебной экспертизе» есть статьи 68 и 69, в которых расписаны заболевания стопы с разными степенями деформации и осложнениями. Медицинская комиссия выполняет указания этого документа.
«Плосковальгусная стопа» и «выраженные искривления, при которых военнослужащий не может пользоваться обувью установленного образца» включены в пункт «а». «Умеренная деформация» – в пункт «в».
При обследовании и лечении должна быть доказана необратимость изменений. Имеет значение угол отклонения пальца, осложнения.
Решение брать или нет на службу молодого человека зависит от полноты представленных документов, выписок из лечебных учреждений. Заранее стоит восстановить всю информацию, начиная с детства, если юноша был оперирован.
Появление косточки на ноге требует выяснения причины и начала лечебных процедур. Отсутствие или отказ от терапии приводит к необратимым последствиям и отражается на всей костно-мышечной системе.